반응형
초고령사회 식생활 지원 -식생활과 자아실현
超高齢社会の食支援 ―食と自己実現
Dietary Support for Super Aged Society ―Dietary Life and Self Realizatio
時岡奈穂子 Nahoko Tokioka
영양과 식생활 지원의 관계
영양(nutrition)⨎이란 음식에 포함된 ⨎영양소(nutrient)⨞를 이용하여 생명을 유지하고 성장, 번식, 운동, 사고 등의 활동을 영위하는 것을 말한다1). 즉, 사람에게 있어 '영양 상태가 좋다'는 것은 음식물에 포함된 각종 영양소를 과부족 없이 섭취하고, 지체 없이 소화-흡수-대사하여 양호한 활동을 할 수 있는 상태를 말한다.
영양지도 현장에서 환자들로부터 '남편과 같은 음식을 먹는데 나만 살이 찐다'는 이야기를 자주 듣는다.
사람의 몸은 근육량, 소화효소 분비량 등 구조적, 기능적 측면 모두에서 개인차가 크기 때문에 영양은 사람마다 다르다.
같은 음식을 먹었다고 해서 영양요법의 효과가 똑같이 나타나는 것은 아니다. 따라서 그 사람 나름대로 영양상태가 잘 유지될 수 있는 몸을 만드는 것도 중요하다.
영양소 섭취는 먹는 것이 중요한 역할을 한다. 먹는 기능은 복잡하며, 이 또한 사람마다 차이가 있다.
또한, 먹는 행동에 영향을 미치는 기호나 환경에는 개인적 요인과 환경적 요인이 복잡하게 관련되어 있으며, 그 축적은 지혜와 습관이 되어 식습관을 만들어 낸다. 따라서 식생활 또한 개인차가 크다.
먹는다는 것 자체가 욕구를 충족시키고 행복을 느끼게 하는 것이기도 하며, 영양과 음식은 상호 연관성을 가지면서 개개인의 삶을 다채롭게 만들어 준다.
사람의 생명을 키우고, 지키고, 기쁨을 나눌 수 있는 음식은 바로 QOL의 큰 요소가 된다2).
초고령사회에서 다양한 지원의 공통된 목적은 QOL의 유지-향상이지만, QOL에 대한 명확한 정의는 이루어지지 않고 있다. “무엇보다도 중요한 것은 단지 사는 것이 아니라 더 잘 사는 것이다"라는 철학자 소크라테스의 말은 초고령사회의 삶의 방식에 큰 시사점을 던져준다.
지원자는 그 사람이 만족스러운 삶, 즉 그 사람이 원하는 모습과 생각을 이해하고 그 사람답게 살 수 있도록 지원하는 것이 중요하다고 할 수 있다.
예를 들어 고령자의 당뇨병 영양지도라면 환자가 원하는 삶을 이해하고 영양요법의 목표를 설정하고, 음식 섭취에 의한 혈당 조절에 치우치지 않고 목표 달성을 위해 혈당을 어떻게 사용할 것인지, 혈당을 사용할 수 있는 신체 만들기, 근육량 유지와 향상을 포함한 영양 상태의 조정을 검토한다.
또한 영양요법에 의해 QOL의 요소인 음식이 색채를 잃지 않고 그 사람의 식생활로서 지속 가능한 것이 될 수 있도록 지원해야 한다.
즉, 영양사가 하는 식생활 지원이란 개인마다 크게 다른 영양과 식생활 모두를 이해하고, 그 사람의 QOL 향상을 위해 지속 가능한 지원을 통해 '곁에서 지지하는 것'이라고 할 수 있다. 그리고 그것들은 지역에 웃는 얼굴을 늘리는 것으로 연결되는 것이다.
재택 요양・개호 예방의 영양 지원 현황
현재 재택 요양・개호 예방에서 관리 영양사가 실시하는 식 지원은 주로 의료보험의 재택 환자 방문 영양 식사 지도, 개호보험의 재택 요양 관리 지도(관리 영양사), 개호 예방・일상 생활 지원 종합 사업의 단기 집중 예방 서비스(방문형 서비스 C)로 나뉜다(그림 1).
재택환자 방문 영양식사지도, 재택요양 관리지도(관리영양사)의 방문 횟수는 모두 월 2회까지이며, 지원 내용은 대상 질환이나 연하장애, 저영양 상태에 대해 의사의 진단을 통해
저영양 상태에 대해 의사가 영양사에게 지시서를 발급한 환자를 대상으로 환자 가정을 방문하여 환자와 보호자가 가지고 있는 일상적인 식사에 대한 어려움과 불안감, 신체 상태와 생화학적 데이터를 평가하여 영양 케어 플랜을 작성하고, 질병이나 장애가 있더라도 원하는 생활을 지속할 수 있도록 목표를 공유하며
환자가 주체적으로 대처할 수 있도록 행동이론을 활용하는 등 계획적으로 실시한다.
개호 예방・자립지원인 방문형 서비스 C는 개호 필요 상태의 경감이나 기능 개선뿐만 아니라 고령자가 지역에서 주체적으로 자립적인 생활을 할 수 있도록 하는 것을 목적으로 하고 있으며, 이 역시 고령자가 삶의 보람을 갖고 자기다운 삶을 만들어 가는 것, 고령자 본인의 자아실현을 중요시하고 있다3). )。
영양관리는 영양관리 프로세스(NCP)를 사용하는데, NCP는 영양상태의 평가, 판정, 개입을 통해 영양상태를 개선하고, 그 결과를 평가하고, 다시 개입을 지속하는 PDCA 사이클에 의한 지원이다4).

이 그림은 고령자의 건강 상태 변화 과정을 나타낸 도표이며, 특히 Sarcopenia(근감소증)와 Frailty(노쇠)의 중요성을 강조하는 내용이야.
📌 주요 해석
- Aging(加齢, 노화)
- 시간이 지나면서 노화가 진행됨에 따라 건강 상태가 변화함.
- 예방 능력(予備能力, Reserve Capacity)
- 노화가 진행됨에 따라 신체의 예비 능력이 점점 감소하는 모습을 나타냄.
- 건강한 상태 (No Frailty, 健康) → Frailty(虚弱, 노쇠) → Disability(身体機能障害, 신체 기능 장애)
- 건강한 상태에서 시간이 지나면서 Frailty(노쇠) 상태로 이동하게 됨.
- Frailty 상태가 지속되면, **Disability(신체 기능 장애, 장애 상태)**로 진행되며, 결국 **사망(死)**으로 이어질 가능성이 커짐.
- Frailty 상태와 장애(Disability) 상태의 위험 요인
- 질병(疾患, Disease)
- 스트레스(ストレス, Stress)
→ 이러한 요인들이 Frailty 상태를 심화시키거나 장애(Disability)로 진행될 위험을 높임.
- 介護保険 (노인 요양보험) 및 医療介入 (의료 개입)
- 介護保険: 居宅療養管理指導
→ 거주지에서 진행하는 요양 및 건강 관리 지도. - 介護保険: 総合事業訪問C
→ 종합적인 방문 요양 서비스. - 医療介入(의료 개입)
→ Frailty 상태에서 의료 개입을 통해 건강을 유지하려는 노력이 필요함.
- 介護保険: 居宅療養管理指導
📌 결론
- 고령자는 시간이 지나면서 건강 → 노쇠(Frailty) → 장애(Disability) → 사망으로 진행될 위험이 있음.
- 질병 및 스트레스 등의 요인이 이러한 진행을 가속화할 수 있음.
- 이를 방지하기 위해 의료 개입(医療介入), 요양보험 서비스(介護保険), 재택 건강관리 등이 중요함.
- 근감소증(Sarcopenia)과 Frailty 관리가 핵심적이며, 이를 조기에 예방하는 것이 중요함.

이 그림은 고령자의 건강 상태 변화 과정에서 영양 지원의 필요성을 설명하는 도표야. 특히 **Sarcopenia(근감소증)와 Frailty(노쇠)**가 진행됨에 따라 언제 영양 지원이 필요해지는지를 보여주고 있어.
📌 주요 해석
- Aging (加齢, 노화)
- 시간이 지나면서 노화가 진행됨에 따라 건강 상태가 변화함.
- 예방 능력(予備能力, Reserve Capacity)의 감소
- 노화가 진행됨에 따라 신체의 기능적 예비 능력이 점점 감소함.
- 건강한 상태 (No Frailty, 健康) → Frailty(虚弱, 노쇠) → Disability(身体機能障害, 신체 기능 장애)
- **건강한 상태(No Frailty)**에서 **Frailty(노쇠)**로 이동하며, 이후 Disability(신체 장애) 상태로 진행될 가능성이 커짐.
- Frailty가 심화되면 신체 기능이 저하되고 결국 사망(死)으로 이어질 수 있음.
- Frailty 상태와 장애(Disability) 상태의 위험 요인
- 질병(疾患, Disease)
- 스트레스(ストレス, Stress)
→ 이러한 요인들이 Frailty 상태를 심화시키거나 장애(Disability)로 진행될 위험을 높임.
- 영양 지원(療養食支援, Nutrition Support) 및介護予防(노인 돌봄 예방)
- 療養食支援(치료식·영양 지원)
- 생활습관병(生活習慣病)이나 암(がん) 등 질병이 발생하면, 영양 관리를 통한 지원이 필요함.
- 介護予防・自立支援 (요양 예방 및 자립 지원)
- Frailty 상태가 악화되기 전에 적극적인 영양 지원과 재활 치료를 통해 자립을 유지하도록 도움.
- 영양 지원이 중요한 시기
- 퇴원 후(退院退所後)
- 영양 부족(低栄養)
- 저작·연하 기능 저하(摂食嚥下障害, 씹고 삼키는 기능 저하)
→ 이런 시점에서 적극적인 영양 개입이 필요함.
- 療養食支援(치료식·영양 지원)
📌 결론
- 고령자는 시간이 지나면서 건강 → 노쇠(Frailty) → 장애(Disability) → 사망으로 진행될 가능성이 있음.
- 질병 및 스트레스 등의 요인이 Frailty 진행을 가속화할 수 있음.
- 이를 예방하기 위해 적절한 영양 지원(療養食支援)과 재활(自立支援)이 필요함.
- 특히 퇴원 후, 영양 부족 상태, 저작·연하 장애가 발생했을 때 조기 개입하는 것이 중요함.
재택에서의 고령자 영양 지원은 크게 5가지로 나눌 수 있다(그림 2). 다음은 그 현황과 과제에 대해 정리했다.
1. 요양식 지원
지원 내용은 질병의 중증화 예방이 중심이며, 이를 통해 QOL의 유지와 향상을 목표로 한다. 동맥경화와 관련된 당뇨병, 고혈압 등의 생활습관병은 연령이 높아짐에 따라 환자 수가 증가한다. 당뇨병이 강하게 의심되는 사람의 비율을 성-연령대별로 살펴보면, 60~69세 남성 19.8%, 여성 10.8%, 70세 이상 남성 25.7%, 여성 19.8%5). 경증의 치료는 생활습관 개선을 기본으로 한 셀프케어이며, 운동 등 활동량과 관련이 깊은 것으로 알려져 있다. 요개호 정도별로 간병이 필요하게 된 주요 원인을 살펴보면, 요지원이나 요개호1의 개호예방-자립지원 대상자는 관절질환이나 골절-낙상이 상위이며, 중증 요개호 요인의 상위에는 치매나 뇌혈관질환 등 동맥경화와 관련된 원인이 보인다6). 이는 개호예방-자립 지원 대상 시기에 일상생활에서의 활동량이 감소하는 등 생활습관병의 셀프케어가 적절히 이루어지지 않아 결과적으로 동맥경화의 진행으로 뇌혈관질환이 발병하여 개호 필요도가 높아지는 것으로 추측할 수 있다. 조기부터의 영양 지원, 의료와 개호의 연계가 개호도의 악화를 예방하는 데에도 도움이 된다.
2.개호예방・자립지원
앞서 언급한 바와 같이 대상자에게는 관절질환이나 골절, 낙상에 의한 개호보험 이용 개시 사유가 많기 때문에 근감소증 예방, 그리고 그 원인이 되는 프라일의 진행 예방이 지원의 중심이 된다.
이를 위해 다직종에 의한 평가와 그에 따른 과제 해결을 실시한다. 구체적으로는 구강-영양-운동에 대해 행동요법을 바탕으로 본인의 주체적인 노력을 촉구하는 방문형 서비스 C의 실시를 들 수 있다. 현재 당 법인이 관여하고 있는 시읍면의 예를 들면, 작년도 지역케어회의(월 2회 개최) 사례 중 85% 이상에 대해 방문형 서비스C의 이용 권고를 하였으나, 방문 실시에 이른 것은 25%에 불과했다.
방문 사례의 영양 과제는 당뇨병과 허약, 고혈압, 비만 순으로 나타났으며, 이미 투약 치료 중이거나 의료기관에서 병태에 대한 지도를 받은 적은 있으나 정착되지 않은 경우가 많았다.
중재 후의 결과는 적절한 자기관리로 이어진 것이 가장 많았다.
방문 실시율이 낮은 것은 대상자 본인의 동의를 얻지 못한 것이 크게 영향을 미친 것으로 생각되며, 치료는 받고 있지만 질병 상황에 대한 위기감을 가진 사람이 적다고 생각된다.
QOL을 유지하고 본인이 원하는 생활을 계속하기 위해서는 개호 예방・자립지원의 중요성을 내 일로 받아들여 셀프케어로 지속할 수 있도록 하는 것이 중요하다.
또한, 이러한 지역케어회의나 방문서비스 C사업은 개호예방 고위험군에 대한 개별지원의 축적에서 지역과제를 추출하고, 지역의 노력과 정책 등의 정책과제를 발굴하여
지역의 대처나 정책 등의 포퓰레이션 접근으로 전개하여 다수의 주민에게 개호 예방・자립지원의 대처를 제공하고, 활기차게 보낼 수 있는 지역 만들기로 연결시켜 나가는 것이 중요하다.
3. 퇴원 퇴소 후
퇴원 후 영양지원의 과제는 퇴원 후 영양 개선의 지속과 노인 간병으로 인한 식생활 환경의 지속적 어려움을 들 수 있다.
2016년(2016) 의료시설(동태) 조사・병원 보고의 개요에 따르면, 일반 병상의 평균 재원일수는 16.2일. 2006년의 19.2일, 1996년의 33.5일에서 크게 단축되었다7) .
입원환자 수 추계를 연령계층별로 보면 '65세 이상'이 증가 추세에 있다8). 노인요양은 증가추세이며9,10) , 입원 중에는 삼킴기능에 따라 믹서식이나 젤리식 등을 섭취할 수 있지만, 퇴원 후에는 자택의 조리 환경이나 기술 등 간병능력이 부족하여 동일한 식사환경을 유지하는 것이 어려운 경우가 많다.
간병으로 퇴원 후 저영양증이 진행된 환자의 아내나 남편으로부터 “퇴원 후 집에서 내가 요리한 것을 전혀 먹지 않는다.
살이 빠졌다"는 말을 듣게 된다. '환자가 먹을 수 있는 음식을 만들 수 없다'고 자책하는 간병인의 정신적 부담은 크다. 육아 중인 부모가 느끼는 '식사 만들기의 괴로움'을 조사한 결과, '만들어도 먹지 않는다'가 가장 높은 비율을 차지했다.
'만들어도 먹지 않는다'가 부모의 '식사 만들기의 괴로움', '양육의 괴로움'과 함께 부정적인 자기 평가에 영향을 미치는 것으로 밝혀져11) , 비슷한 입장에 있는 재가 요양자의 간병인도 같은 생각을 가지고 있을 것으로 추측한다.
퇴원 후에는 요양자뿐만 아니라 간병 환경과 간병인에 대한 배려를 포함한 지원을 통해 안정적인 영양 보충이 가능한 체제를 신속하게 마련할 필요가 있다.
병원에서 치료와 지도를 하는 치과 관계자 여러분께도 퇴원 조정 간호사나 케어 매니저에게 퇴원 후의 식생활 환경에 대한 조언을 부탁드린다.
4. 저영양
영양 상태는 요지원(要支援) 및 요양 필요도(要介護度)와 밀접한 관련이 있으며, 요양 필요도가 높아질수록 영양 상태가 유의미하게 악화되는 경향을 보인다.
또한, 요지원이나 요개호1과 같은 비교적 경증으로 개호예방사업 대상군에서도 약 절반 이상이 Atrisk(저영양 우려)를 포함한 영양불량 상태인 것에 대해서는 주의가 필요하다12).
정맥경장영양 가이드라인에서는 적절한 영양공급이 건강을 유지하기 위한 기본이며, 적절한 영양공급이 이루어지지 않으면 신체의 구성성분이 정상적으로 유지될 수 없고, 그 기능을 정상적으로 발휘할 수 없다는 점을 강조하고 있다.
그 기능을 정상적으로 발휘할 수 없기 때문에 적절한 영양평가를 실시하여 영양상태를 유지-개선하기 위한 방안을 강구하는 것이 의료의 기본이다13) 라고 명시하고 있다.
저영양의 원인은 매우 다양하며, 관리영양사는 평가를 통해 그 원인을 영양 진단하고 중재를 한다.
이때, 예를 들어 경제적 문제로 식비에 제한이 있을 때는 생활보호사, 신체활동량 저하가 식욕에 영향을 미칠 때는 작업치료사나 물리치료사, 삼킴이나 구강 내 문제가 있을 때는 치과나 언어치료사의 필요성을 가족이나 케어매니저에게 호소하여 도입하고, 협력하는 등 관계 직종과의 연계와 협력을 통해
협업하는 등 관계 직종과의 연계가 필요하다14).
식사형태를 조정할 때, 믹서식이나 젤리식은 조리과정에서 가수가 필요한 경우가 많아 요리에 포함된 영양량이 감소하기 쉽다. 또한, 구강기능에 맞지 않는 음식은 잔반이 많이 남아 저영양을 유발하는 원인이 된다. 구강기능에 적합한 식사를 적정 영양량을 유지하여 제공하기 위해서도 치과와의 연계는 필수적이다.
5. 연하장애
연하장애가 미치는 다양한 영향에 대해서는 잘 알려져 있다.
본고에서는 그 지원으로서 시급히 해결이 요구되는 과제에 대해 기술하고자 한다.
현재, 연하장애의 식사지원에 대해서는 치과의사나 치과위생사, 언어재활사 등 의료직에 의한 재택 NST가 충실해지고 있다.
재택 NST는 재택 요양 지원의 일환으로 환자나 가족이 원하는 생활을 지원하기 위해 섭식-연하 기능 평가와 적합한 식사 형태 지도, 섭식-연하 재활 등을 실시한다.
그러나 그 지시를 받아 일상적인 식생활로서 구강기능에 맞는 식사를 제공할 수 있는 팀은 아직 정비되어 있지 않다.
올해 3월에 일부 개정된 「개호원 양성 연수 취급 세칙에 대하여」에서도 식지원은 개호원 초임자 연수, 생활 보조 종사자 연수 모두 '마음과 몸의 구조와 생활 지원 기술'의 학습으로 자리매김하고 있지만, 식이 삼킴에 특화된 것은 아니다.
따라서 삼킴을 고려한 식사 제공의 대부분은 가족이나 도우미 개인의 조리 기술에 의존하고 있는 것이 현실이다. 앞서 언급한 바와 같이 일상적으로 식생활을 지원하는 가정의 간병 능력 저하가 우려되는 상황이다.
재택 요양자의 식생활 지원은 재택 NST와 협력하여 환자와 가족이 원하는 삶을 일상적인 식생활에서 지원할 수 있는 팀의 정비와 육성이 요구되고 있다.
자아실현을 위한 식생활 지원
음식에는 '영양을 섭취한다'는 기능 외에 '맛있게 먹고 행복해진다' 그리고 '함께 즐겁게 먹으며 의사소통을 한다'는 측면이 있다.
특히 '맛있게 먹고 행복해진다'는 효과는 입으로 먹을 때만 발현된다.
이때 뇌 내에는 β-엔돌핀, 도파민, 올레신 등이 연쇄적으로 분비되어 먹고 있을 때 스트레스 없이 평온한 기분이 된다.
사람에게 적절한 음식을 맛있게 먹을 수 있을 때 비로소 필요하고 충분한 음식이라고 할 수 있다15).
이러한 식사의 즐거움은 환자 본인뿐만 아니라 지원자나 식품개발자들도 느끼고 있기 때문에 섭식-연하 기능 장애에 대해 안전하게 먹기 위한 연구와 기술의 향상은 날로 발전하고 있다.
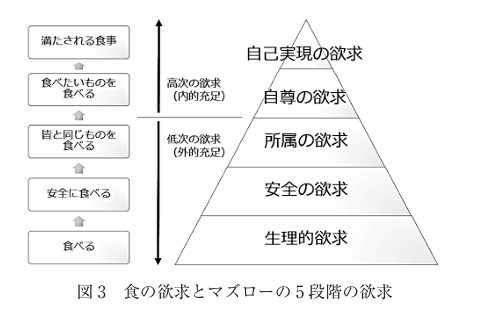
이 이미지는 마슬로우의 5단계 욕구 이론을 식(食)의 욕구와 연결하여 설명한 개념을 나타내고 있습니다.
마슬로우의 5단계 욕구와 식욕구의 대응 관계
- 생리적 욕구 (生理的欲求)
- 기본적인 생존을 위한 식사
- "먹는다(食べる)"
- 안전 욕구 (安全の欲求)
- 안전한 음식을 섭취하고자 하는 욕구
- "안전하게 먹는다(安全に食べる)"
- 소속 욕구 (所属の欲求)
- 타인과 함께 음식을 나누고 같은 것을 먹고자 하는 욕구
- "모두와 같은 것을 먹는다(皆と同じものを食べる)"
- 존중 욕구 (自尊の欲求)
- 자신이 원하는 음식, 좋아하는 음식을 먹고자 하는 욕구
- "좋아하는 것을 먹는다(食べたいものを食べる)"
- 자아실현 욕구 (自己実現の欲求)
- 음식과 관련된 자기 표현과 가치 추구
- "만족스러운 식사(満たされる食事)"
설명:
- 하위 욕구(저차원 욕구, 외적 충족)에서 상위 욕구(고차원 욕구, 내적 충족)로 발전하는 구조를 보인다.
- 기본적으로 생존을 위한 식사가 이루어지고, 이후 안전성과 사회적 관계를 고려한 음식 선택으로 발전한다.
- 마지막으로 개인의 기호, 자아 존중, 그리고 궁극적으로는 음식 자체를 통한 만족과 자아실현의 단계에 도달한다.
이 모델은 인간의 식습관이 단순한 생리적 필요뿐만 아니라 사회적, 심리적 요소까지 포함하여 형성된다는 점을 시사한다.
재택의료의 목적은 본인이 원하는 삶을 실현하는 것이다. 지원은 본인과 가족이 주체가 되어 공동의 목표를 가진 팀 접근이다.
식이요법이나 식사 형태의 조정이 필요한 경우, 그 선택과 결정에는 환자와 가족 및 지원 관계자의 합의에 따른 의사결정이 필요하다.
위루와 중심정맥영양에 관한 의사결정의 가이드라인으로 일본 노인의학회에 의한 「노인 케어의 의사결정 프로세스에 관한 가이드라인: 인공수분-영양 보충의 도입을 중심으로」가 있다.
그 중 의료・개호에서의 의사결정 과정에 대한 일반적인 가이드라인이 제시되어 있다.
인공적 수분-영양 보충법의 도입-감량 및 중단에도 노인 케어에 국한되지 않고 범용성이 있다고 기술되어 있으며, “의료-간호-복지 종사자는 환자 본인 및 그 가족이나 대리인과의 커뮤니케이션을 통해 모두가 함께 납득할 수 있는 합의 형성과 그에 근거한 선택-결정을 목표로 한다.”16) 라고 기술되어 있다.
따라서 식사 내용의 결정은 의료인 측의 충분한 사전 동의 하에 본인-가족이 주체성을 가지고 결정하는 것이 바람직하다.
그러나 간혹 의료진이 제시한 식사 내용에 대해 본인이 제안을 받아들이지 않고 거부하는 경우가 있다. 양자의 의견 차이의 요인으로 '식욕=욕구'라는 것을 간과하고 있는 것은 아닐까?
그림 3은 식욕의 욕구를 매슬로우의 5단계 욕구로 정리한 것이다. 일반적으로 식도락가의 식욕은 '먹고 싶은 것을 먹고 싶다', '남들과 같은 것을 먹고 싶다'와 같은 고차적 욕구에 가까운 반면, 의료인 측의 제안은 저차적 욕구인 '안전의 욕구'인 경우가 많다.
음식에 있어서는 하위 욕구를 의식하는 경우가 적고, 병태에 대한 이해나 의료진과 예후 예측을 공유하지 못하는 경우, 식생활자는 이를 중요하게 여기지 않는 경우가 많다.
매슬로우는 욕구 5단계에 대해 욕구 계층과 건강도는 상관관계가 있으며, 기본 욕구가 충족되면 “건강해지고, 생산적이 되고, 행복해진다”고 하였다.
그러나 그 반대의 경우는 “일찍 병에 걸리게 된다”고 하였다17). 의료진 측에서는 안전을 위해 혼합식 등을 권유하는 경우가 많지만, 환자에게는 식경험이 없는 식사 형태이고, 겉으로 보기에 어떤 요리인지 모르기 때문에 선행단계에서 안전에 대한 욕구를 충족시키지 못하는 경우가 있다.
이러한 경우 반발이나 거부감으로 식욕부진을 초래하고, 경구 섭취량 부족으로 인한 저영양을 초래할 수 있다.
여기에는 환자와 의료인 사이에 의식의 불일치가 발생하여 합의 형성에 방해가 되는 사건에 대한 해소가 필요하다.
합의 형성은 다양한 의견이 존재하는 가운데 '최선의 방안을 모색하는 과정'이며, 각 의견의 이유와 그 배경을 공유하고, 지원에 대해 창의적인 대화를 나누는 것이 중요하다18).
이를 위해서는 EBM과 함께 환자의 환경, 문화, 그 사람의 배경을 이해하는 NBM(Narrative-based Medicine)에 의한 지원이 필요하다. 매슬로우의 욕구 5단계는 자아실현이다.
음식은 의사소통, 사회참여의 도구이며, 식생활 지원은 환자나 가족의 자아실현에 크게 관여할 수 있다.
초고령사회의 영양을 창조하다
일본은 세계에서 유례없는 초고령사회를 진행하고 있다.
인구 감소 사회이며, 급속한 저출산 고령화로 인한 일본 전체 노동력 인구의 감소는 경제 성장 둔화로 이어질 것으로 예측되고 있으며, 사회보장의 지속가능성 확보에 있어서도 인구 감소, 노동력 감소에 대한 검토가 필요하게 되었다.
또한, 인구가 감소하고 전 산업에서 취업자 확보가 어려워지는 가운데 2042년경까지 고령화율이 계속 상승할 것으로 예상되어 복지적 지원의 필요성이 증가할 것으로 예상된다19).
현재 자조-상조를 중심으로 한 지역포괄케어시스템의 구축이 시급한 상황이다.
모든 연령대에서 건강한 몸과 마음, 그리고 건강한 생활습관과 건강한 환경 속에서 QOL을 유지, 향상시켜 개개인이 양호한 상태를 지향하는 건강증진은 그 중요한 구성요소이다.
영양지원에 있어서는 영양교육 또한 같은 이념에 근거하여 그 역할을 수행하고자 한다20).
사람의 삶의 의욕을 유지하기 위해서는 식생활의 즐거움이 필요하다. 구강-삼킴 기능과 식사가 즐겁다고 느끼는지 여부와 관련해서 의치 사용이나 6개월 전에 비해 단단한 음식을 먹기 어려워졌다고 느끼는 사람은 그렇지 않은 사람에 비해 '즐겁다'고 느끼는 사람이 적었다21).
교합력 저하는 식생활에 영향을 미치고 영양 섭취를 통해 운동기능과 인지기능과 관련이 있는 것으로 시사되고 있다22). 또한, 음식을 즐기는 요소인 맛은 영양소의 충만이나 결핍 상태와 크게 관련되어 있다23).
어린 시절부터 식육을 통해 입맛을 형성하고 유지하며, 먹는 것을 즐기고 풍부한 식경험을 쌓는 것은 미각과 기호의 습득에 있어 유익하며24), 삶의 색채가 된다.
또한, 음식에는 커뮤니케이션이 중요한 역할을 하며, 무엇을, 어떻게, 누구와, 어디서, 어떻게 먹는지가 식생활의 QOL에 중요한 요소가 된다. 지역 주민의 다수가 인정하는 음식은 곧 지역의 문화로 자리 잡는다.
'지금 우리 전문직이 하고 있는 식생활 지원이 앞으로 살아갈 지역의 식문화를 만든다'는 당사자 의식을 가지고 초고령사회에서도 원하는 생활과 음식을 즐길 수 있도록 지원해야 한다고 생각한다.
p261-266_老年歯科医学第33巻3号_6
반응형
'외식서당' 카테고리의 다른 글
| 중소 식품업체 마케팅 전략】제1회: 마케팅적 발상의 중요성 (0) | 2025.03.08 |
|---|---|
| 고령화 사회를 위한 케어 혁신 (1) | 2025.03.06 |
| 일본의 전통 식문화인 '일식'을 계승하다 (0) | 2025.03.01 |
| 노인이 이용하는 '새로운 음식' (0) | 2025.03.01 |
| 초고령화 사회의 식생활에 대한 니즈 (0) | 2025.03.01 |



